Demyelinisační onemocnění, roztroušená skleróza
Neuroimunologická onemocnění
Jde o skupinu onemocnění nervového systému, u které se předpokládá významný vliv imunitního (obranného) systému na vznik a rozvoj onemocnění.
Imunita
Imunitní systém je obecně nespecifický a specifický. Nespecifický (některé typy bílých krvinek, tzv. komplement, lysozym aj.) tvoří jakýsi „obecný obranný štít“ oproti cizím elementům, např. infekčním částicím (bakteriím apod.). Specifický systém je již cílenější a reaguje proti konkrétním antigenům. Je složen z T lymfocytů a dále B lymfocytů, které jsou schopny produkovat protilátky.
Autoimunita
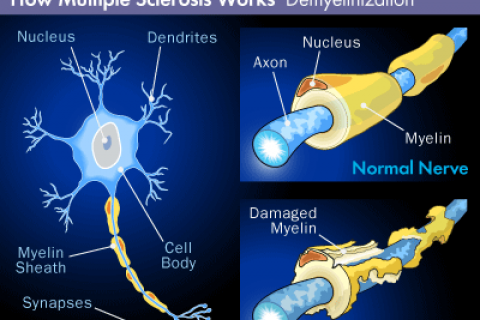
Jde o patologický stav, kdy je obranná reakce imunitního systému namířena paradoxně proti strukturám vlastního těla. Jestliže např. část obalu nervu – myelin – je „omylem“ rozpoznán imunitním systémem jako cizí nežádoucí těleso, imunitní systém spustí autodestrukční proces vedoucí k napadení tělu vlastního myelinu (to je velmi zjednodušeně princip vzniku roztroušené skelerozy – viz níže).
Mezi autoimunitní choroby patří např. diabetes mellitus 1.typu (závislý na insulinu), některá onemocnění štítné žlázy, v neurologii zejména zmíněná roztroušená skleroza, myastenia gravis a některá další onemocnění.
Roztroušená skleróza (Sclerosis multiplex – SM)
Onemocnění, při kterém dochází k úbytku centrálního myelinu (tvoří nezbytný obal nervových drah). Vyskytuje se v každém věku, nejvíce mezi 20.-40.rokem. Častěji jsou postiženy ženy.Projevy jsou různé: optická neuritida (většinou přechodná porucha vidění na 1 oko), různé brnění na končetinách či těle, obrny končetin, ataky závratí adal. Průběh onemocnění je nejčastěji atakovitý, kdy období zhoršení obtíží střídají období návratu k normálu či k původnímu stavu, nebo onemocnění trvale progreduje, výjimečně se projeví jen 1 atakou za život.
Prognoza se tedy liší dle průběhu, nejhorší je u trvalé progrese nemoci.
Diagnoza je stanovena dle přesných mezinárodně stanovených kriterií. Vždy musí být přítomny demyelinizační plaky na MRI mozku nebo míchy (okrsky mozkových drah zbavených myelinu), dále specifický nález prodloužení tzv. vlny P 100 při vyšetření VEP (viz spec.kapitola) a nutná je přítomnost tzv. oligoklonálních pásů v mozkomíšním moku (je tedy třeba vždy provést lumbální punkci). Je nutno vyloučit neuroborreliozu a dále cervikální myelopatii (zúžení páteřního kanálu v krční oblasti s tlakem na míchu), které mohou mít v praxi podobné projevy.
V léčbě roztroušené sklerozy se používají léky, které tlumí imunitní funkce organismu. Jde zejména o kortikoidy a imunosupresiva . V době klinické ataky se používá tzv. pulzní léčba kortikoidy, která prokazatelně snižuje počet a délku trvání atak (jde o nitrožilní podání vysokých dávek kortikoidů, obvykle methylprednisolonu během několika dní). Nejnovější je používání různých typů interferonů a glatirameracetátu, které se podávají injekčně (pacient si je sám aplikuje) a vedou k zpomalení rozvoje onemocnění. Tato léčba je velmi nákladná a je řízena ze specializovaných center pro SM.
Myastenia gravis
Jde o onemocnění, při kterém je narušen přenos nervového signálu z nervu na příčněpruhovaný (kosterní) sval. Pacienti pociťují úbytek síly, jsou unavení, hůře polykají, někdy vidí dvojitě, pozorují spadlé oční víčko, mluví méně srozumitelně atd. Onemocnění je v cca 70% případů spojenou se současným onemocněním brzlíku (thymu). Průběh onemocnění je různý od mírných forem až po těžké život ohrožující stavy s možností selhání dechového svalstva (tzv. myastenická krize).
Diagnóza je stanovena pomocí EMG, kdy je prováděn tzv. test repetitivní stimulace (viz kapitola EMG). Někdy jsou detekovány protilátky proti svalovým receptorům v krvi pacienta (ty jsou považovány za příčinu onemocnění, neboť brání vazbě acetylcholinu – viz níže).
Léčba se řídí průběhem onemocnění. Lehké formy lze zvládnout podáváním tzv.inhibitorů acetylcholinesterasy, které zvyšují nabídku acetylcholinu v oblasti nervosvalového spojení, často je však nezbytné chirurgické odstranění thymu, po kterém může dojít i k plné úzdravě. Užívají se i jiné typy léků včetně intravenozních imunoglobulinů a tzv.plazmaferezy (výměny krevní plazmy) v době mystenické krize.
Existují některá další onemocnění, která jsou podobná myastenii, vznikající v rámci genetického postižení, při některých nádorech nebo po léčbě některými léky.
Paraneoplastické syndromy
Jsou způsobeny zkříženou imunitní reakcí organismu za stavu, kdy je v těle přítomen zhoubný nádor, který produkuje podobné antigeny (imunitní znaky) jako má nějaká část nervového systému. Protilátky proti tomuto nádoru pak atakují i nervový systém, což může vést k různým projevům jeho postižení.
Nejčastěji se objevují lokální brnění, pálení až bolesti, dále poruchy rovnováhy mozečkového typu, postižení vegetativního nervového systému (dojde k poruchám srdečního rytmu, kolísání krevního tlaku apod.), změny nálady (deprese) nebo myšlení (demence) , Lambert-Eatonův syndrom (klinicky velmi podobný myastenii gravis) a další. Tyto příznaky se mohou objevit už několik let před objevením se vlastního zhoubného nádoru, mohou tedy být tzv. předzvěstí. Nejčastěji se objevují v souvislosti s nádory plic, prsu, gynekologickými nádory, nádory gastrointestinálního traktu, některými malignitami krve (lymfomy) aj.
Kromě klinického obrazu lze v některých případech stanovit specifické protilátky v krvi (anti-Hu, anti-Yo aj).
V léčbě je třeba pátrat po přítomném nádoru a léčit jej, vlastní postižení nervového systému bývá k léčbě značně rezistentní.